Leczenie endoskopowe raka pęcherza moczowego: TURBt i metody laserowe
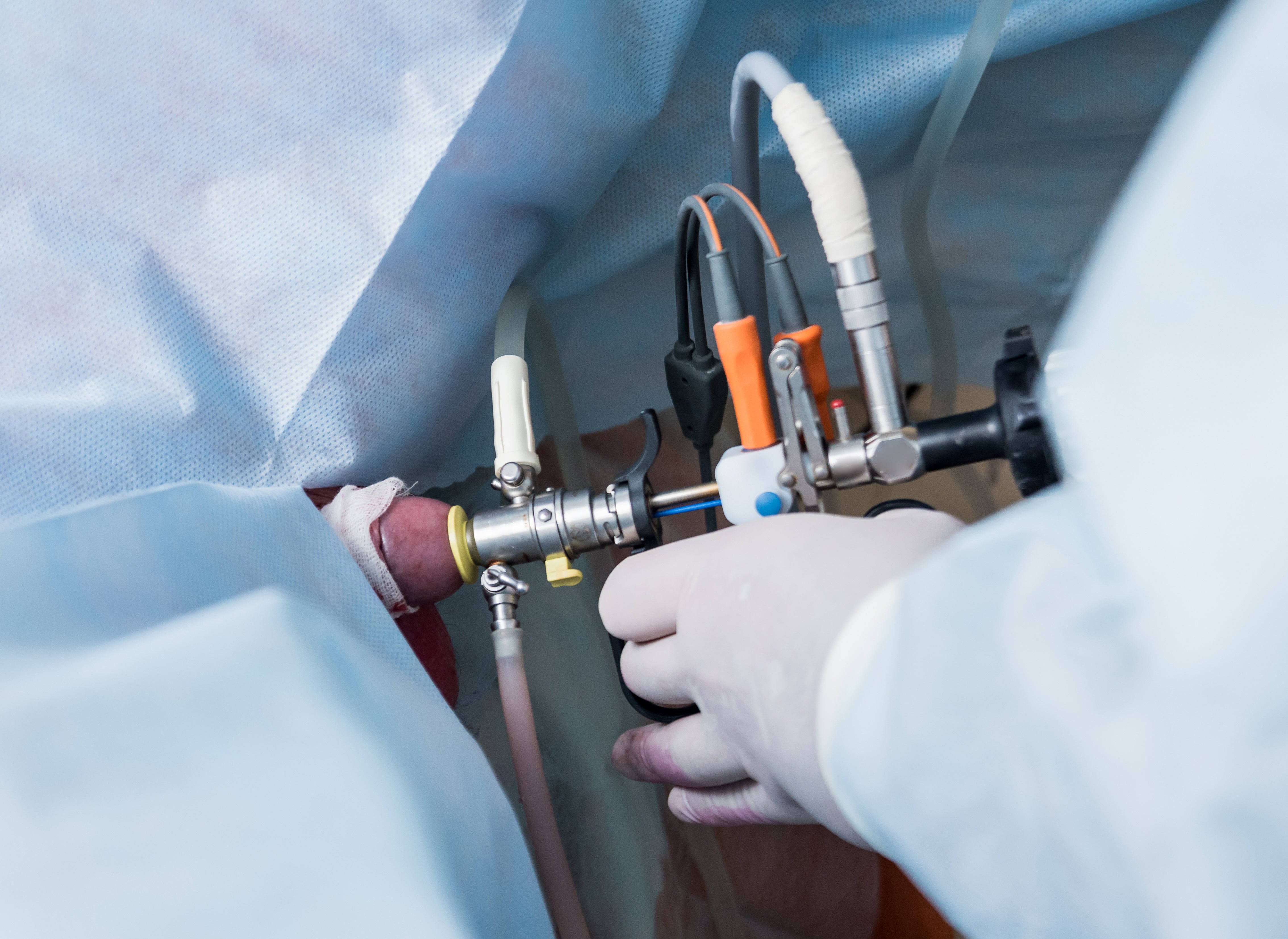
Rak pęcherza moczowego jest jednym z najczęściej występujących nowotworów układu moczowego, a jego leczenie zależy od stopnia zaawansowania choroby według klasyfikacji TNM. W przypadku raka nienaciekającego mięśniówki (NMIBC – non-muscle invasive bladder cancer), obejmującego stadia Ta oraz T1 , podstawową metodą terapeutyczną jest leczenie endoskopowe. Najczęściej stosowanym zabiegiem jest przezcewkowa resekcja guza pęcherza moczowego (TURBT – transurethral resection of bladder tumor), która może być wykonana w technice monopolarnej lub bipolarnej. Alternatywą są nowoczesne metody laserowe, które zyskują na popularności dzięki swojej precyzji i mniejszej inwazyjności. Poniżej informacje o metodach, ich technikę, wskazania oraz zalety i ograniczenia.